Untersuchungsspektrum
Wann erhält der behandelnde Arzt die Untersuchungsergebnisse?
Die CD mit den Aufnahmen erhalten Sie in aller Regel sofort. Der Befund wird innerhalb weniger Tage zum behandelnden Arzt gesandt. Bei wichtigen Ergebnissen und bei Röntgenaufnahmen bekommen Sie den schriftlichen Befund gleich ausgehändigt.
Was muss ich als Patient zur Untersuchung mitbringen?
Bitte bringen Sie zu Ihrem Untersuchungstermin Überweisungsschein, Versichertenkarte (soweit vorhanden), frühere Aufnahmen (Röntgen, CT, MRT) und ggf. weitere Vorbefunde mit. Denken Sie bitte auch an aktuelle Laborwerte bei CT- (Kreatinin-Wert, TSH-Wert) und MRT-Untersuchungen (Kreatinin-Wert) sowie an eine aktuelle Medikamentenliste.
Was macht der Radiologe?
Die primäre Aufgabe des Radiologen ist die Erstellung von Abbildungen und Befunden des Körperinneren, der Knochen und der verschiedenen Organe zwecks Erkennung von krankhaften Veränderungen. Dazu stehen in unserem Institut unter anderem folgende Geräte zur Verfügung:
- drei 1,5-Tesla-Magnetresonanztomographen,
- zwei Multislice-Computertomographen,
- eine digitale Röntgenanlage der neuesten Generation,
- eine digitale Durchleuchtungsanlage
- und mehrere Hochleistungsultraschallgeräte
Die Bedienung der Geräte erfolgt durch kompetente, freundliche Mitarbeiter, die Interpretation und die Befundung der Aufnahmen durch erfahrene Fachärzte für Radiologie, die sich bei komplexen Fällen regelmässig austauschen. Sämtliche Untersuchungen werden als volldigitale Bilder in einem modernen Archivierungs- und Betrachtersystem (PACS) gespeichert, sodass auch Verlaufsuntersuchungen jederzeit parallel begutachtet werden können.
Was ist Computertomographie (CT)?
Bei der CT handelt es sich um ein röntgendiagnostisches computergesteuertes Verfahren. Bei der Untersuchung liegt der Patient auf einer beweglichen Liege, die innerhalb weniger Sekunden durch eine kurze Röhre fährt. In dieser wird er von einem Röntgenstrahler umkreist, wobei schichtweise Aufnahmen aus vielen Richtungen entstehen. Aus diesen ergibt sich bei modernen Multislice-Scannern ein dreidimensionaler Datensatz, der anschließend an einem Hochleistungscomputer durch den Radiologen ausgewertet wird.
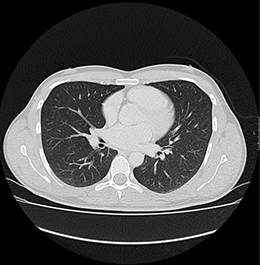
Wie hoch ist die Strahlenbelastung bei der CT?
Die Strahlenbelastung einer CT ist meistens höher als bei einer konventionellen Röntgenuntersuchung. Der Radiologe führt die Untersuchung in jedem Einzelfall mit geringstmöglicher Röntgenstrahlendosis durch (ALARA-Prinzip). Unsere modernen Multislice-CT-Scanner haben hochempfindliche Detektoren und sind für ihre geringen Dosiswerte bekannt.
Wozu ist eine CT erforderlich?
Die CT wird bei diversen Erkrankungen zur Klärung von Organveränderungen, Blutungen und Flüssigkeitsansammlungen sowie auch bei Tumorverdacht durchgeführt. Auch Verengungen und Verkalkungen in den hirnversorgenden Gefässen, der Körperschlagader, den Herzkranzgefäßen oder Tumoren im Darm können heute mittels CT nachgewiesen werden. Hinsichtlich bestimmter Erkrankungen der Lunge und des Bauchraumes und hinsichtlich der Untersuchung von schwerkranken oder beatmeten Patienten gibt es derzeit häufig keine strahlungsfreien Alternativen. Die CT ist daher in vielen Fällen eine unverzichtbare radiologische Methode zur Erfassung krankhafter Veränderungen im menschlichen Körper, deren Nutzen das Strahlenrisiko bei weitem übertrifft.
Das IRNB setzt hochmoderne Multislice-Scanner mit bis zu 64 Zeilen ein.
Wird bei der CT Kontrastmittel gegeben? Was muss ich bedenken?
Bei Untersuchungen des Bauchraumes wird häufig verdünntes Kontrastmittel oral verabreicht, das in zwei Bechern über etwa 45-60 Minuten getrunken wird.
Darüber hinaus ist es bei bestimmten Untersuchungen erforderlich, jodhaltiges Kontrastmittel über eine Armvene zu injizieren. Das auftretende Wärmegefühl bei der Injektion ist völlig normal.
Bei starker Nierenfunktionseinschränkung, unbehandelter Schilddrüsenüberfunktion oder bekannter Allergie gegen jodhaltige Kontrastmittel darf allerdings kein jodhaltiges Kontrastmittel verabreicht werden. Bringen Sie bitte deshalb aktuelle Laborwerte (Kreatinin-Wert, TSH-Wert) und ggf. Ihren Allergiepass mit.
Teilen Sie uns bitte auch mit, ob Sie ein Diabetesmedikament einnehmen, das Metformin enthält.
Was ist eine Magnetresonanz Tomographie (MRT)?
In der MRT, die auch als Kernspintomographie bezeichnet wird, kommen keine radioaktiven Strahlen zum Einsatz. Die Bildgebung erfolgt durch Signale, die für den Menschen unschädlich sind. Mit Hilfe eines außerordentlich starken Magnetfeldes werden die Wasserstoffkerne in den Molekülen der verschiedenen Gewebe des Körpers wie Kompassnadeln ausgerichtet. Durch Änderung des Magnetfeldes und wiederholter Sendung von Frequenzimpulsen schwingen sie in ihre ursprüngliche Lage wieder zurück, wobei sie ihrerseits Signale aussenden, die in einem Hochleistungscomputer in Schnittbilder umgewandelt werden.
Wozu ist eine MRT erforderlich?
Die MRT ist hinsichtlich der Darstellbarkeit von verschiedenen Organen, Gefäßen, Bändern und Gelenken vielen anderen heute in der Radiologie zur Verfügung stehenden bildgebenden Verfahren überlegen. Insbesondere Entzündungsherde und vitale Tumoren können mit der MRT häufig besser erkannt werden als mit anderen Verfahren.
Im IRNB steht seit Beginn 2016 ein Magnetresonanztomograph der neuesten Gerätegeneration für Untersuchungen zur Verfügung, der sich durch eine verbesserte Bildqualität auszeichnet. Bei diesem Gerät ist auch der Röhrendurchmesser größer, so dass nicht nur für kräftige Patienten die Untersuchung komfortabler wird.
Wie läuft die MRT ab?
Die Untersuchung des Patienten erfolgt in einer etwas längeren Röhre und dauert meist zwischen 15 bis 30 Minuten. Durch die Umschaltung der Magnetfelder kommt es in der Röhre zu mehr oder minder lauten Geräuschen, der Patient trägt jedoch Gehörschutz und ist die gesamte Untersuchungszeit optisch und akutisch mit dem Personal verbunden.
Wird bei der MRT Kontrastmittel gegeben? Was muss ich bedenken?
In manchen Fällen wird eine MRT-Kontrastmittelgabe über eine Armvene erforderlich. Das MRT-Kontrastmittel enthält kein Jod und wird über die Nieren wieder ausgeschieden. Allergische Reaktionen sind äusserst selten. Bei stark eingeschränkter Nierenfunktion sollte allerdings kein MRT-Kontrastmittel verabreicht werden. Deshalb sollte der Patient auch zur MRT-Untersuchung einen aktuellen Nierenfunktionswert (Kreatinin-Wert) mitbringen.
Weitere Informationen finden Sie unter:
Download Patienteninformation [pdf] >>
Wer darf nicht in der MRT untersucht werden („Kontraindikation“)?
Kontraindiziert ist eine MRT-Untersuchung vor allem für Patienten, die metallische Fremdkörper (z.B. Eisensplitter) oder elektronische Implantate (z.B. Herzschrittmacher, Insulinpumpen, Schmerzmittelpumpen, Cochlearimplantate etc.) in sich tragen. Wenn vor weniger als acht Wochen ein kardialer Stent oder eine Knochenplatte implantiert wurde, ist es meist sinnvoll, die Untersuchung zu verschieben. Die meisten Titanimplantate, die innerhalb der letzten 15-20 Jahre implantiert wurden, stellen kein Problem dar. Bitte halten Sie ggf. Rücksprache mit uns.
Ich leide unter Platzangst (Claustrophobie). Was kann getan werden?
Etwa 5-10% der Patienten leiden unter Claustrophobie. Wichtig ist, dass Sie uns dies vorher mitteilen, sodass wir entsprechende Massnahmen treffen können, um Ihnen die Angst vor dem Aufenthalt in der Röhre zu nehmen. So sollten Sie eine vertraute Person mitbringen und mindestens eine Stunde vor dem vereinbarten Termin erscheinen, damit wir Ihnen evtl. eine angstlösende Tablette (Lorazepam/Tavor ®) geben können. Für den Rest des Tages ist dann ggf. die Reaktions- und Geschäftsfähigkeit eingeschränkt, sodass die Heimfahrt durch eine vertraute Person mit eingeplant sein sollte. Bitte teilen Sie uns auch mit, ob Sie bereits Psychopharmaka einnehmen, damit wir ggf. mit Ihrem behandelnden Arzt Rücksprache halten können.
Seit Beginn 2016 verfügt das IRNB über ein neues MRT, dass für ein besseres Wohlbefinden bei der Untersuchung sorgt.
Näheres lesen Sie unter Neuigkeiten >>
Komme ich in der „MRT-Röhre“ ins Schwitzen?
Bei 3,0 Tesla-MRT-Geräten (stärkeres Magnetfeld) können mitunter Wärmegefühle auftreten, insbesondere bei Untersuchungen der Bauch- und Beckenregion. Ausserdem ist das Risiko einer Interaktion mit Implantaten (wie z.B. Zahnplomben) höher. Bei modernen 1,5 Tesla-Geräten sind stärkeres Wärmegefühl oder Schwitzen während der Untersuchung sehr selten. Deshalb bieten aus unserer Sicht die im IRNB eingesetzten 1,5 Tesla-MRT-Systeme einen sinnvollen Kompromiss aus sehr guter Abbildungsqualität und geringer Patient_innenbelastung.
Wußten Sie, dass Brustkrebs ...?
... die häufigste Krebserkrankung bei Frauen ist. Jährlich erkranken ca. 72.000 Frauen neu an Brustkrebs. Statistisch erkrankt jede achte Frau daran. Nach Herz-Kreislauferkrankungen ist Brustkrebs die zweithäufigste Todesursache bei Frauen.
Welches Spektrum umfasst die Mammadiagnostik im IRNB?
- Beratung
- Klinische Untersuchung der Brust
- Digitale Vollfeldmammographie
- Tomosynthese (3D-Verfahren)
- Hochfrequenter Ultraschall
- Kernspintomographie
- Galaktographie (Milchgangsdarstellung mit Kontrastmittel)
- Minimal invasive Biopsien:
- Feinnadelpunktion
- sonographisch gesteuerte Hochgeschwindigkeitsbiopsie
- Stereotaktische Vakuumbiopsie
- kernspintomographisch gesteuerte Vakuumbiopsie
- präoperative stereotaktische Drahtmarkierung
Was passiert bei der Mammographie?
Die Brust wird von der medizinischen Fachkraft zwischen zwei Plexiglasplatten gelagert und wenige Sekunden komprimiert. Pro Brust werden zwei Aufnahmen gemacht. Je nach Struktur und Empfindlichkeit des Drüsengewebes kann dies manchmal als unangenehm empfunden werden. Die meisten Frauen empfinden aber überhaupt keine unangenehmen Sensationen. Die ausreichende Kompression der Brust ist sehr wichtig, da nur so diagnostisch gute, aussagekräftige Aufnahmen erzielt werden können. Kleinste Krebsherde oder Mikroverkalkungen sind nur dann scharf zu erkennen. Die Bildqualität wird verbessert. Auch wird die Strahlendosis bei guter Kompression weiter reduziert.
Mit der digitalen Vollfeldmammographie kann sehr dichtes Gewebe besser beurteilt werden als mit der Film-Folien-Mammographie. Davon profitieren insbesondere jüngere Frauen unter 50 Jahren, die häufig noch dichteres Gewebe haben.
Wie kann ich mich auf eine Mammographie vorbereiten?
Bitte benutzen Sie am Tag der Mammographie kein Deo, Parfüm, Puder oder Körperlotion auf dem Oberkörper und in den Achselhöhlen. Durch diese Substanzen können kleinste Gewebeverkalkungen vorgetäuscht werden.
Wie hoch ist die Strahlenbelastung einer Mammographie?
Die mit der Mammographie verbundene Strahlenbelastung ist bei der digitalen Vollfeldmammographie äußerst gering. Der Nutzen der Untersuchung ist um ein Vielfaches höher einzustufen als das Risiko, dass durch die verabreichten Strahlen ein Krebs ausgelöst wird.
Die effektive Dosis der bei der Mammographie angewendeten Strahlen beträgt 0,2-0,3 mSv, das entspricht 1/10 der mittleren natürlichen jährlichen Strahlung in Deutschland (2,4 mSv), der jeder Mensch ausgesetzt ist. Die Gefahr, durch die Mammographie Krebs hervorzurufen, ist also viel geringer als das Risiko, einen Tumor möglicherweise nicht oder gar zu spät zu entdecken. Zudem nimmt mit zunehmendem Alter auch die Strahlenempfindlichkeit der Brust ab.
Ist die Ultraschalluntersuchung nicht besser für mich?
Die Ultraschalluntersuchung wird mit einem hochfrequenten speziell für die Brust entwickelten Schallkopf durchgeführt. Die Sonographie ist eine wichtige ergänzende Methode zur Mammographie und wird gezielt eingesetzt zur weiteren Abklärung suspekter Befund und bei sehr dichtem Drüsengewebe. Grundlage der Bildgebung sind hier Ultraschallwellen. Es besteht keine Strahlenbelastung für die Patientin. Allerdings kann die Ultraschalluntersuchung Brustkrebsvorstufen nicht erkennen.
Tomosynthese – das haben Sie noch nie gehört?
Hierbei handelt es sich um ein hochmodernes mammographisches 3D-Verfahren. Aus wenigen Einzelaufnahmen werden 1mm-Schichten rekonstruiert, so dass die gesamte Brust in überlagerungsfreien 1mm-Schichten betrachtet werden kann. Die Strahlenbelastung einer Tomosynthese in einer Ebene entspricht etwa der einer Mammographie. Durch die Tomosynthese können mehr Tumore entdeckt werden. Nach bisherigem Wissen kann auch die Abklärungsrate reduziert werden.
Wann ist eine Kernspintomographie sinnvoll?
Die Mamma-MRT ist ein sehr sensitives Verfahren, das heißt Brustkrebsknoten können sehr empfindliche dargestellt werden. Allerdings kann die Mamma-MRT Befunde auch überschätzen, scheinbar bösartige Befunde stellen sich dann doch als gutartig heraus. Sie wird hauptsächlich zur Abklärung komplexer Sachverhalte gemeinsam mit Mammographie und Ultraschalluntersuchung eingesetzt.
Die Kernspintomographie der Brust (MRM, Mamma-MRT) ist ein Verfahren ohne Strahlenbelastung, aber es muss immer ein Kontrastmittel eingesetzt werden. Die Untersuchung wird in Bauchlage in der Kernspinröhre durchgeführt und dauert etwa 20 Minuten. Falls Sie unter Platzangst leiden, kann dies durch vorherige Gabe eines Beruhigungsmittel gemindert werden. Die gesetzlichen Krankenkassen übernehmen die Kosten nur in Ausnahmefällen und nach vorheriger Anfrage.
Was passiert, wenn ein verdächtiger Befund entdeckt wurde?
Ein verdächtiger Befund wird heute gemäß der Leitlinie ambulant durch eine Nadelbiopsie unter örtlicher Betäubung abgeklärt. Bei der sonographisch gesteuerten Stanzbiopsie werden im Mittel vier kleine Gewebezylinder entnommen und zur histologischen Begutachtung eingeschickt. Liegt verdächtiger Mikrokalk vor, kann dieser unter Röntgenkontrolle bei der stereotaktischen Vakuumbiopsie entnommen werden. Vakuumbiopsien sind auch unter kernspintomographischer Kontrolle möglich.
Wie unterscheiden sich kurative Mammographie und Screeningmammographie?
Haben Sie Beschwerden oder Symptome, die auf eine Brusterkrankung hinweisen, wird Ihr Arzt Sie zur so genannten kurativen (diagnostischen Mammographie) zuweisen. Die Kosten werden von den Krankenkassen altersunabhängig übernommen.
Beim Mammographie-Screening werden nur beschwerdefreie, symptomlose Frauen untersucht. Frauen im Alter von 50 bis 69 Jahren werden dazu in einem Zwei-Jahres-Intervall von der Zentralen Stelle in Bremen eingeladen. Das Ziel ist es, Brustkrebs oder die Vorstufen möglichst früh zu erkennen. Die Kosten übernehmen die Krankenkassen. Früherkennung ist der beste Weg, die Krankheit zu heilen oder schonender zu behandeln. Weitere Informationen zum Mammographie-Screening-Programm auf unserer Homepage:
www.mammascreening-bremerhaven.de
Frauen ab 70 Jahre können nicht mehr am Screeningprogramm teilnehmen, haben aber wieder die Möglichkeit, auch ohne Beschwerden auf Überweisung eine Mammographie machen zu lassen. Die Kassen übernehmen die Kosten.
Wie steht’s mit der Qualitätssicherung am IRNB?
Die Mammographiegeräte werden arbeitstäglich durch eine Konstanzprüung überprüft. Die Befundung erfolgt wechselnd durch vier in der Mammographie speziell geschulte Radiologen/innen, welche sich jährlich einer Qualitätsüberprüfung unterziehen müssen. Die Befundübermittlung erfolgt unter Angabe der BI-RADS-Klassifikation und der ACR-Klassifikation. Die Befundung erfolgt an hochauflösenden Monitoren (5 Megapixel), die Bilder werden in einem digitalen Archiv (PACS) gespeichert. Die Qualität der hochauflösenden Monitore wird täglich überprüft und dokumentiert.
Auch die medizinischen Fachkräfte nehmen regelmäßig an Fortbildungsveranstaltungen teil.
Wozu werden Röntgenaufnahmen durchgeführt?
Röntgenuntersuchungen finden breite Anwendungen. Sie dienen u.a. zur Darstellung von Knochen und Gelenken nach Verletzungen, zur Beobachtung des Heilungsverlaufes nach Brüchen und Gelenkersatz, zur Beurteilung der Verschleißerscheinungen bei Arthrose, zum Nachweis von Tumoren (Mammographie), sowie zur Erfassung des Zustandes kranker Zähne. Sie werden auch zur Beurteilung der Lunge, des Bauches, zur Darstellung von Tränen- und Speicheldrüsen sowie zur Kontrolle der Nahrungspassage in der Speiseröhre und im Magen-Darmtrakt eingesetzt.
Welche Bedeutung hat das Röntgen heute?
Die Röntgendiagnostik ist auch heute noch das Basisverfahren in der Radiologie, da sie effektiv, schnell und vergleichsweise preiswert ist. Die Technik wurde jedoch stetig weiterentwickelt. Heute werden Röntgenbilder komplett digital angefertigt und befundet, auch die Strahlenbelastung für den Patienten wurde laufend herabgesetzt. Die Höhe der Strahlenbelastung, die ein Patient bei einer Röntgenuntersuchung des Brustkorbes erfährt, entspricht heute nur noch der Strahlenbelastung, der er während eines Transatlantik- Hin- und Rückflugs ausgesetzt ist.
Was ist Röntgen?
Seit ihrer Entdeckung im Jahr 1895 durch Herrn Röntgen werden Röntgenstrahlen auch in der Medizin zur Durchleuchtung des menschlichen Körpers benutzt. Die kurzwelligen Röntgenstrahlen werden in einer elektrischen Röntgenröhre erzeugt und durchdringen den menschlichen Körper. Sie werden dabei von den verschiedenen Geweben unterschiedlich stark absorbiert und von einem digitalen Empfänger in ein Monitorbild („Röntgenbild") umgewandelt.
Wozu werden Ultraschalluntersuchungen durchgeführt?
Besonders gut lassen sich mittels Sonographie die Organe des Bauchraumes, die Schilddrüse, das Herz, Lymphknoten sowie auch die weibliche Brust darstellen. Auch unklare Weichteilschwellungen und auch Blutgefässe können mit Ultraschall beurteilt werden. Wegen ihrer Unschädlichkeit sind Ultraschalluntersuchungen auch die Standardmethode in der Schwangerschaftsvorsorge und in der Praenataldiagnostik.
Im IRNB werden ausschliesslich moderne Ultraschallgeräte der neuesten Generation eingesetzt.
Was ist Ultraschall und wie wird die Untersuchung durchgeführt?
Die Ultraschalluntersuchung, die Sonographie, ist eine gefahrlose, kostengünstige Untersuchungsmethode ohne Strahlenbelastung. In den Untersuchungen werden Ultraschallwellen, die nicht hörbar sind, vom untersuchenden Arzt mittels eines aufgesetzten Schallkopfes über die Haut in den Körper geleitet. Sie werden von den verschiedenen Geweben unterschiedlich stark reflektiert und gestreut. Die Laufzeiten der entstehenden Ultraschallechos werden über einen Empfänger im Schallkopf erfasst und im Ultraschallgerät zu Bildern zusammengesetzt, die der Arzt befundet.
CT Colonographie – Tut das weh?
Bei der CT-Colonographie (Virtuelle Koloskopie) handelt es sich um eine gering invasive radiologische Methode zur Darstellung des Dickdarmes (Colon). Hierfür ist eine mehrtägige Vorbereitung und die Entleerung des Darmes erforderlich. Letztere erfolgt in gleicher Weise wie für eine konventionelle Darmspiegelung (Coloskopie), deren Details Ihnen von unserer Anmeldung mitgeteilt werden. Da die CT-Colonographie im wesentlichen wie eine normale Abdomen-CT abläuft, sind die notwendigen Laborbestimmungen dieselben. Wie für diese ist auch die Injektion eines jodhaltigen Kontrastmittels erforderlich (siehe auch den Abschnitt Computertomographie).
Bei der CT-Colonographie werden keine Schmerz- oder Beruhigungsmittel verabeicht. Allerdings erfolgt häufig eine intravenöse Injektion von Butylscopolamin (Buscopan®), um den Darm zu entspannen, was die Sehfähigkeit und die Fahrtüchtigkeit einschränken kann. Bitte planen Sie dies und eventuell eine Begleitung für den Nachhauseweg ein.
Zu Beginn der Untersuchung wird ein dünner Katheter in den Enddarm eingeführt, über den Luft in den Darm eingeleitet wird, um ihn zu erweitern. Dies ist für eine optimale Beurteilung des Darmes erforderlich. Ein dadurch entstehendes kurzzeitiges Druckgefühl ist völlig normal. Danach erfolgt eine intravenöse Injektion von jodhaltigem Kontrastmittel und ein erster Scan des gesamten Abdomen in Rückenlage des Patienten. Anschliessend wird in Bauchlage, falls erforderlich, weitere Luft in den Dickdarm eingebracht, und ein zweiter Scan mit reduzierter Strahlendosis durchgeführt.
Die Befundung der erstellten Aufnahmen erfolgt an Hochleistungsrechnern durch unsere Radiologen mit Hilfe spezieller Programme nicht nur im Hinblick auf den Dickdarm, sondern für das gesamte Abdomen.
Sellink CT/MR – Was muss ich bedenken?
Bei der Sellink-CT und der Sellink-MRT handelt es sich um kontrastmittelunterstützte Schnittbilduntersuchungen des Dünndarmes, welche die frühere Röntgen-Doppelkontrast-Untersuchung abgelöst haben. Die Untersuchungen sind bei bestimmten entzündlichen, seltener auch tumorösen Erkrankungen des Dünndarmes angezeigt. Beide Untersuchungen verlaufen im wesentlichen wie eine normale Abdomen-CT bzw. Abdomen-MRT, die notwendigen Laborbestimmungen sind daher dieselben. Wie für diese ist auch die intravenöse Injektion eines Kontrastmittels erforderlich (siehe auch den Abschnitt Computertomographie bzw. Magnetresonanztomographie).
Für die Sellink-Untersuchung ist allerdings darüber hinaus auch eine Darmvorbereitung mit flüssiger Ernährung und Nahrungskarenz erforderlich, deren Details Ihnen vor der Untersuchung mitgeteilt werden.
Die Sellink-CT und die Sellink-MRT werden ohne die Verabreichung von Schmerz- und Beruhigungsmitteln durchgeführt.
Vor der CT-Untersuchung wird unter Röntgenkontrolle eine schmale Sonde von der Nase bis in den Dünndarm (naso-duodenale Sonde) geführt, über die 2l Methylzelluloselösung in den Dünndarm geleitet werden, um diesen für die Untersuchung optimal zu erweitern.
Vor der MRT-Untersuchung muß der Patient 2l Mannitol-Lösung selbst trinken, um den Darm zu entfalten.
Dann erfolgt in beiden Untersuchungen eine intravenöse Injektion von Butylscopolamin (Buscopan®), um den Darm zu entspannen, was die Sehfähigkeit und die Fahrtüchtigkeit einschränken kann. Bitte planen Sie dies und eventuell eine Begleitung für den Nachhauseweg ein. Die anschließende CT- bzw. MRT-Untersuchung wird unter intravenöser Kontrastmittelgabe nach einem festgelegten Protokoll in Rückenlage des Patienten durchgeführt. Die Befundung der erstellten Aufnahmen erfolgt an Hochleistungsrechnern durch unsere Radiologen mit Hilfe spezieller Programme nicht nur im Hinblick auf den Dünndarm, sondern für das gesamte Abdomen.
PRT – Was wird da gemacht?
Die periradikuläre Therapie (PRT) wird bei Schmerzen eingesetzt, die sich einer Nervenwurzel zuordnen lassen, seltener auch als diagnostische Maßnahme zur Schmerzursachensuche. Bei der PRT werden schmerzstillende Medikamente lokal an eine Nervenwurzel in der Wirbelsäule injiziert. Meist erfolgt dies bildgebungsgesteuert im Bereich der Lendenwirbelsäule, seltener auch im Bereich der Halswirbelsäule.
Im IRNB wird unter CT-Kontrolle eine Mischung aus einem Kortisonpräparat (zur Entzündungshemmung und Desensibilisierung) und einem lokalen Anästhetikum (zur Schmerzstillung) verabreicht. Die PRT erfolgt nach einer kurzen Testinjektion von verdünntem Kontrastmittel unter sterilen Bedingungen perineural an die zu behandelnde Nervenwurzel, wobei der Patient auf dem Bauch liegt. Die Behandlung nimmt 10 bis 15 Minuten in Anspruch.
Nach der Behandlung können in dem behandelten Nervensegment vorübergehend Gefühlsstörungen oder auch Schwächegefühl auftreten, sodass es für mehrere Stunden zu Gehstörungen oder Fahruntüchtigkeit kommen kann. Bitte planen Sie dies und eventuell eine Begleitung für Ihren Nachhauseweg ein.
Die PRT wird zunächst dreimal im Abstand von 1-2 Wochen durchgeführt. Weitere drei Behandlungen können bei Erfolg angeschlossen werden. Bitte setzen Sie sich vor Beginn der Therapie mit uns hinsichtlich der Therapieplanung und auch der Frage einer Kostenübernahme in Verbindung.
Was erwartet mich bei einer Cardio-CT?
Bei der Cardio-CT handelt es sich um eine nicht-invasive Schnittbilduntersuchung zur Darstellung der Herzkranzgefässe (Koronarien). Mit modernen Multislice-CT-Scannern ist es heute möglich, auch die kleineren herzversorgenden Koronarien adäquat darzustellen und mögliche Verengungen zu erfassen.
Die Cardio-CT dient zur Untersuchung von Patienten mit geringen oder atypischen Herzbeschwerden zur Diagnose einer koronaren Herzerkrankung (KHK) und zur Beurteilung von Gefäßverkalkungen (Agatston-Calciumscore). Für schwerkranke Patienten mit hochgradigem Verdacht auf Verengung der Koronarien oder sogar Herzinfarkt ist weiterhin die rasche Untersuchung mittels eines Herzkatheters angezeigt. Da die Cardio-CT im wesentlichen wie eine normale Thorax-CT abläuft, sind die notwendigen Laborbestimmungen dieselben. Wie für diese ist auch die Injektion eines jodhaltigen Kontrastmittels erforderlich (siehe auch den Abschnitt Computertomographie).
Die Cardio-CT dauert 20-30 Minuten und wird in Rückenlage durchgeführt. Zunächst werden Ihnen EKG-Elektroden angelegt, damit die CT-Aufnahmen mit dem Herzschlag synchronisiert werden können. Wenn die Herzfrequenz des Patienten erhöht ist, kann die intravenöse Verabreichung von β-Blockern erforderlich sein.
Zur Ermittelung des Verkalkungsgrades der Koronarien (Agatston-Calciumscore) erfolgt zunächst ein Scan ohne Kontrastmittel. Für die Darstellung der Koronarien werden danach 80-120ml Kontrastmittel rasch über einen venösen Zugang injiziert und vom Brustkorb im Atemstillstand über mehrere Sekunden weitere Scans durchgeführt. Das dabei auftretende Wärmegefühl ist völlig normal. Die Befundung der erstellten Aufnahmen erfolgt an Hochleistungsrechnern durch unsere Radiologen mit Hilfe spezieller Programme nicht nur im Hinblick auf die Koronarien, sondern für den gesamten Brustraum.

